診察・研究活動Activities
良性脳腫瘍
良性脳腫瘍とは脳の細胞や神経、脳を包む硬膜などに発生する良性の腫瘍のことです。脳腫瘍の約半数を占め、代表的なものとして髄膜腫、下垂体腺腫、神経鞘腫、頭蓋咽頭腫などがあります。症状は腫瘍が発生する部位や大きさなどで異なります。脳ドックなどで偶然発見されるケースも増加しています。
基本的な治療は手術であり、脳の機能を温存し最大限の摘出を目指します。腫瘍の種類や腫瘍の部位によっては放射線治療も選択肢になります。無症状の場合には積極的な治療を行わず経過観察をするケースもあります。この場合は定期的に画像診断を行い、患者さんの症状の変化や腫瘍の大きさの変化を確認します。
わたしたちは個々の症例に応じたバランスの取れた治療選択を行っています。
頭蓋底腫瘍
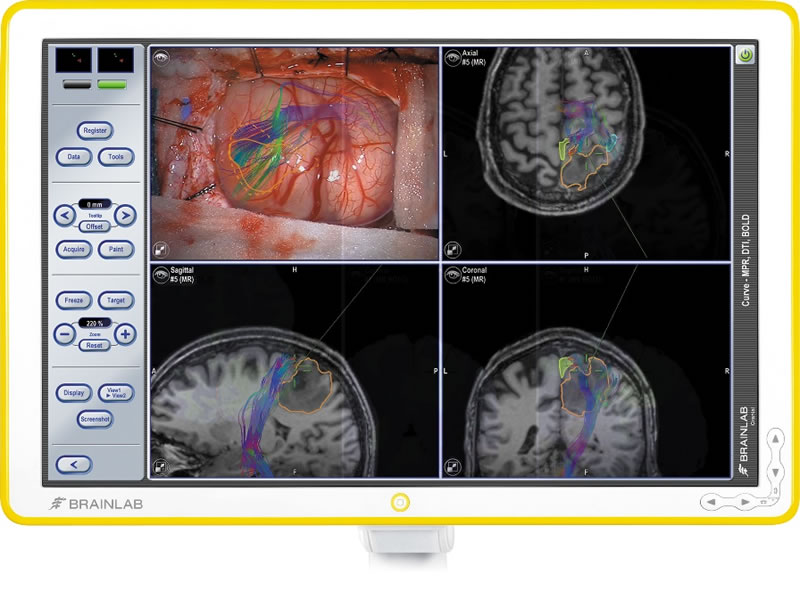
脳の底の深いところに発生するものは頭蓋底腫瘍と呼ばれます。頭蓋底腫瘍の手術は顕微鏡下で脳と頭蓋骨の狭い隙間から腫瘍を摘出します。多数の脳神経や脳血管が存在しており、このような重要な構造物が腫瘍に巻き込まれていることも多く予後が悪くなってしますケースもあります。そのため良性脳腫瘍の手術には高度な画像診断技術に基づく術前評価、術中脳機能評価が極めて重要です。手術は脳神経外科だけではなく、形成外科、耳鼻咽喉科と協力して行うケースもあります。術中にニューロナビゲーションシステムと電気生理学的モニタリングという手術支援システムを最大限に駆使して手術を行っています。電気生理学的モニタリングとは、脳機能を評価する手法で、運動機能を評価する運動誘発電位(MEP)、感覚機能を評価する体性感覚誘発電位(SEP)、聴性脳幹反応(ABR)などが含まれます。
顕微鏡は最新のものを使用しており外視鏡によるhead up surgery症例も増加しています。
髄膜腫
頻度として最も多いのが髄膜腫です。脳を包んでいる膜(硬膜)から発生する良性腫瘍で、原発性脳腫瘍の20-25%程度を占めます。
発生部位によって、円蓋部髄膜腫、傍矢状洞髄膜腫、大脳鎌髄膜腫、蝶形骨縁髄膜腫、テント髄膜腫、後頭蓋窩髄膜腫などがあります。
円蓋部髄膜腫は脳の表面にできた髄膜腫です。症状が出にくく成長速度が遅いので、かなり大きくなってから発見されるケースも多くみられます。
また、できる部位によってさまざまな障害(手足のまひやしびれ、視力障害、飲み込みがうまくできないなどの症状)が出現します。
基本的に髄膜腫の治療は手術による摘出です。大脳円蓋部髄膜腫は、小さいものであれば比較的容易に摘出できます。しかし、頭蓋底髄膜腫や巨大な髄膜腫など、脳神経や血管が巻き込まれている場合は、手術の難易度が高くなります。全摘出できなかった場合や、組織的に悪性で再発が予想される場合などは、術後に放射線治療を追加することもあります。
血管が豊富で手術中に出血量が多くなることが予想される腫瘍に関しては、術前に脳血管内治療を行い、手術中の出血を最小限にします。
無症状の場合には経過観察を行う場合もあります。
下垂体腺腫
頭蓋底のトルコ鞍の中にある脳下垂体からいろいろなホルモン(生理活性物質)が分泌されています。この下垂体から発生してくるのが下垂体腺腫です。腫瘍のサイズが大きくなると視力・視野障害が出現します。そのほかホルモンを過剰に分泌する腫瘍による症状(先端巨大症、クッシング病、プロラクチン産生腫瘍など)を認める場合があります。
治療は最新の内視鏡を使用した経鼻的手術(ハーディ術)が基本になります。鼻の穴から内視鏡と手術の道具を入れて、脳の底を下から覗きあげながら行う手術で、開頭術と比べると患者さんにとっては負担の少ない方法です。薬物療法が有効な場合があります。特にプロラクチン産生腺腫の場合には薬物療法の効果が非常に高く、通常はまず薬での治療を行います。手術で残存した際などに放射線治療を行うことがあります。腫瘍の増大を抑制することが期待でき、効果が高い場合には腫瘍自体が縮小することも期待できます。専門の内分泌医、放射線治療医とも相談しながら適切な治療を選択しています。
聴神経腫瘍
聴神経腫瘍は聴神経 (前庭神経)の周りを取り囲んでいる“さや(鞘)”から発生する腫瘍です。小脳橋角部という神経や血管が密集した部分にできます。通常聴力障害、ふらつき、顔面神経麻痺などの症状で発症します。 中年期以降の発症が多く、やや女性の頻度が高い腫瘍です。
症状がすでにありサイズが大きいと、治療は基本的に手術による摘出です。顕微鏡下に腫瘍を神経から丁寧に剥がして腫瘍を摘出します。小脳橋角部は神経や血管が密集しており、顔面神経が腫瘍の表面に張りついていますので摘出時に神経を傷つけてしまうと術後に顔面麻痺をきたします。頭蓋底腫瘍であり技術的に高度な手術手技を必要とします。聴力障害の程度によっては手術をせず経過観察をするケースもあります。サイズが大きくなかったり、隣接する神経との癒着が強く全摘出できなかった場合などにガンマナイフやリニアックなどの放射線治療を検討します。
頭蓋咽頭腫
頭蓋咽頭腫は子供にも多い腫瘍で、発生の段階で下垂体の上方に咽頭の粘膜が残存し、そこから発生します。良性腫瘍でありながら適切な治療が行われなければ、再発を繰り返し悪性の経過をたどることもあります。
腫瘍による圧迫が原因となり下垂体機能が障害されることにより生じるホルモン分泌低下症状(低身長、二次性徴の欠落など)や、視神経圧迫に伴う視機能障害などを伴います。
手術は開頭術と経鼻手術があります。腫瘍の進展、サイズなどで選択します。鼻からアプローチする拡大経蝶形骨手術の症例が増えています。放射線治療も有効ですが、長期的な安全性も考慮する必要があります。
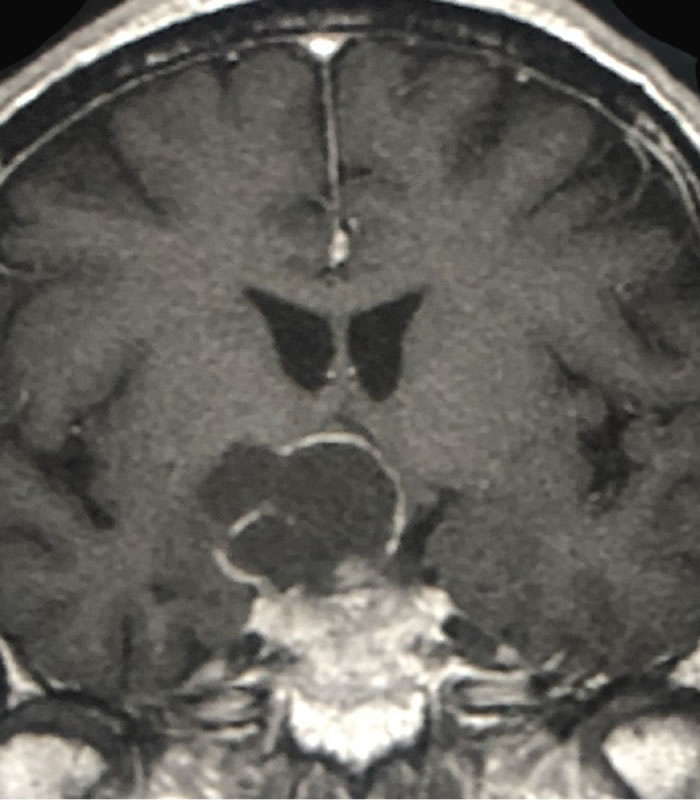
摘出前
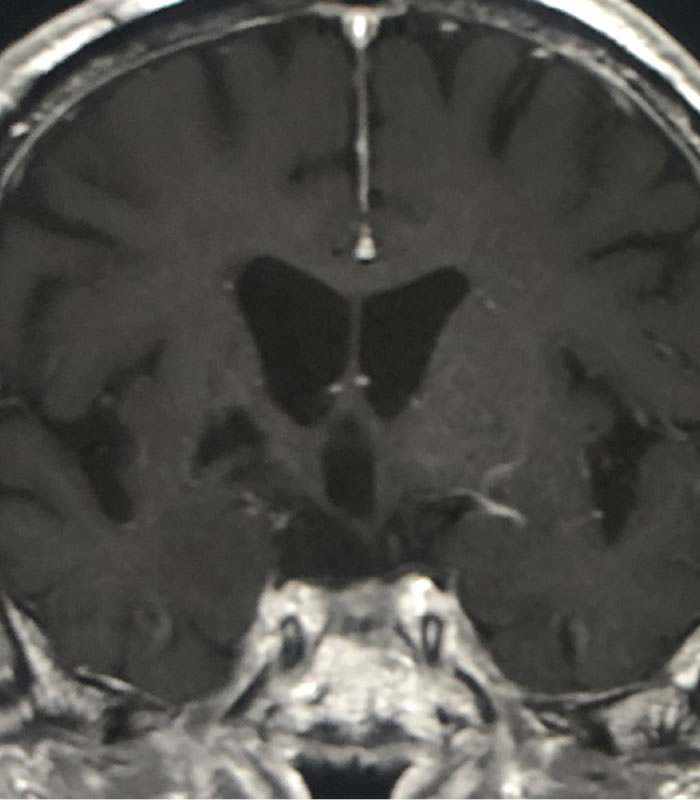
摘出後
血管芽腫
良性の脳実質内腫瘍で、小脳、脳幹、脊髄に好発します。手術が第一選択になります。血管が豊富で腫瘍であり、開頭術に血管内手術を組み合わせ出血量の低減を図っています。
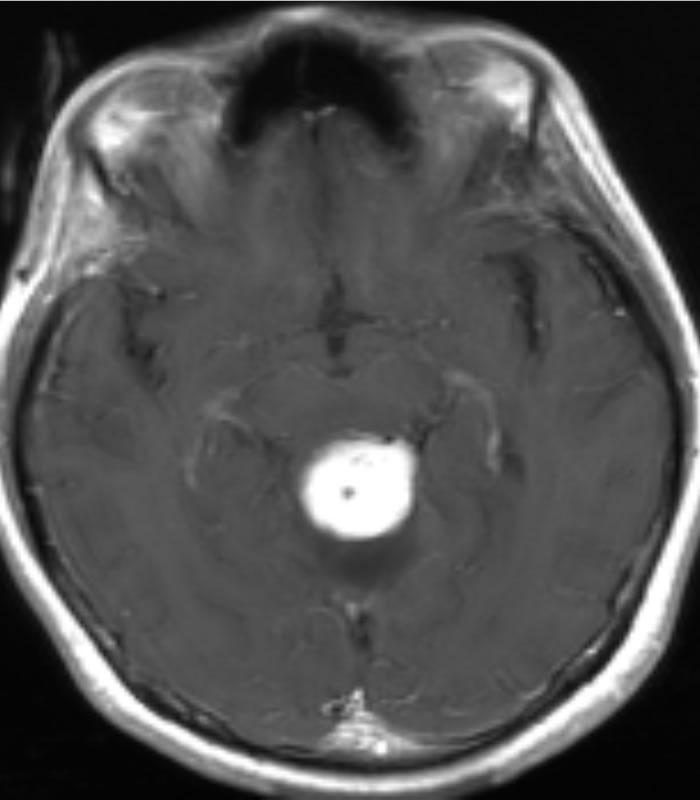
摘出前
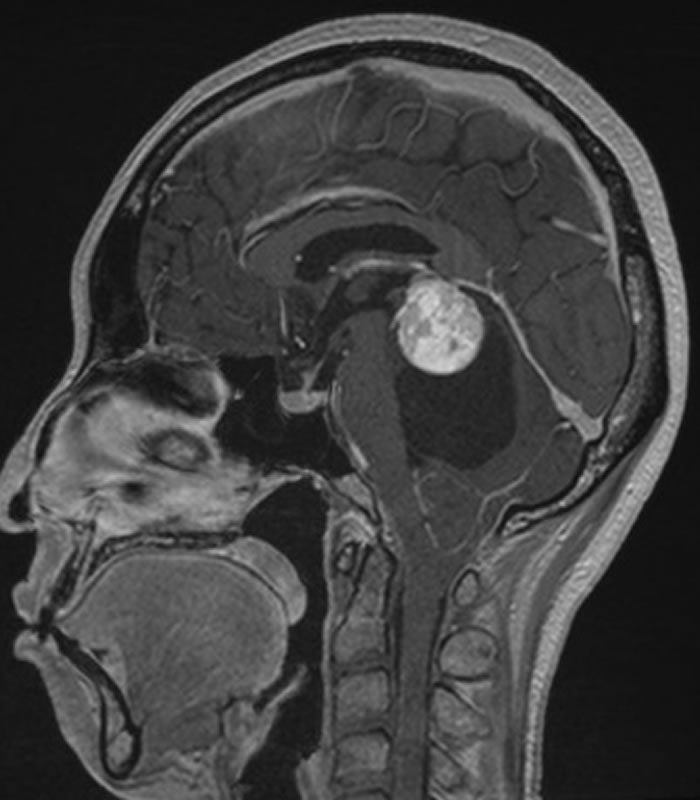
摘出前
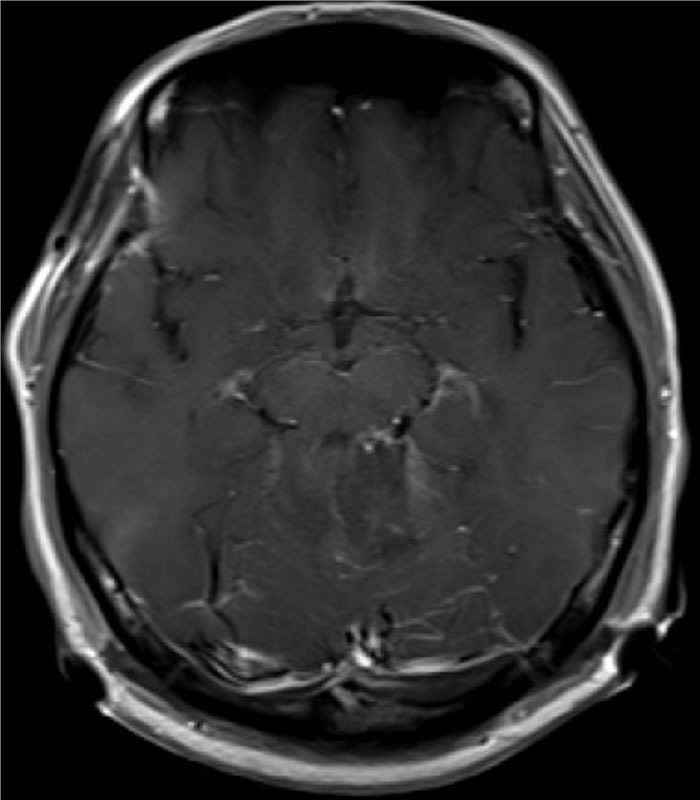
摘出後
文責:日宇 健
ナビゲーションシステム
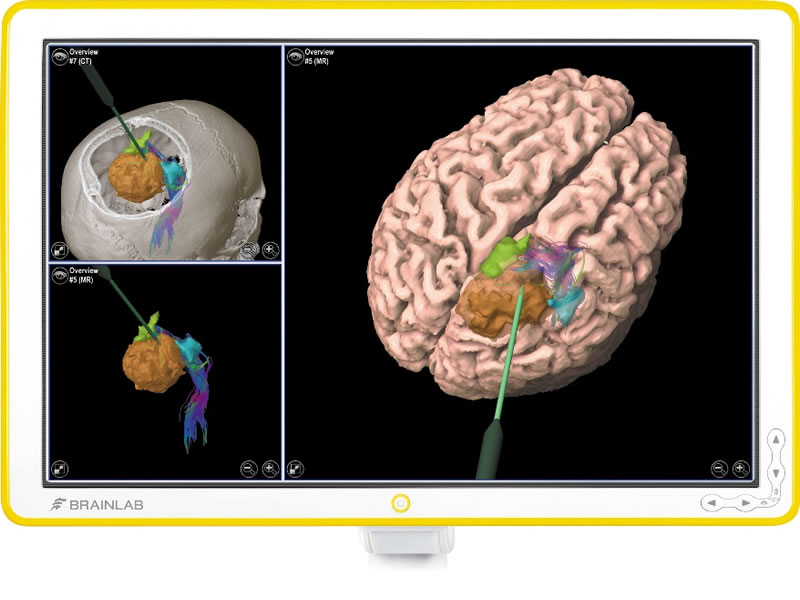
”カーナビ”と同じようなもので、ニューロナビゲーションは手術中に操作している部位をリアルタイムに示してくれます。術前に撮影したMRIやCTなどの画像をナビゲーションシステムに入力し術前に3D画像で表示させシミュレーションを行います。手術中は実際の術中所見と術前の画像所見を一致させることができます。神経線維を描出するトラクトグラフィー、超音波エコーなどを組合せ、より安全な手術が可能となります。脳腫瘍手術においては、脳・神経・血管の損傷を避けて、腫瘍の最大限の摘出を目指します。脳腫瘍手術はほぼ全例でナビゲーションを用いて行っています。
脳腫瘍の診断にはその組織の一部を採取して病理所見を調べることが重要となります。診断を目的とした手術を生検術といいます。多くが穿頭にとどめナビゲーションを利用し目的の組織を正確に採取いたします。内視鏡下で生検術を行うケースもあります。