診察・研究活動Activities
当科で行っている脳血管障害
当科で行っている脳血管障害(脳卒中)に対する直達手術について解説します。
頚動脈内膜剥離術(CEA)
この手術は頚動脈にプラークを形成(頚動脈狭窄)し、その程度が高度である場合に行います。症状を引き起こしていない場合(無症候性病変)には内科的治療にて経過観察を行い、狭くなり具合(狭窄の程度)が進行する場合や、一過性脳虚血発作(TIA)および脳梗塞を引き起こした場合(症候性病変)に対して選択される手術です。
最近では頚動脈ステント留置術(CAS)、つまり血管内手術により治療する場合もあります。この手技は主には慢性閉塞性肺疾患をお持ちの方、頸部放射線治療後の病変をお持ちの方、CEA後の再発などに選択することが多く、その他の頚動脈狭窄にはCEAを選択することを基本方針としています。
この手術は全身麻酔で頸部を切開し、血管を一時的に遮断して切開し、内部のプラークを摘出した後に縫合するという手技です。
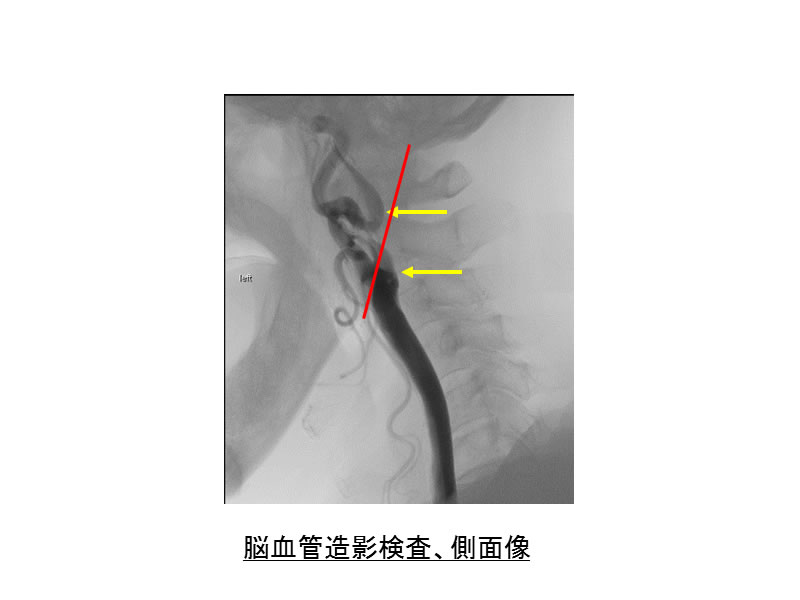
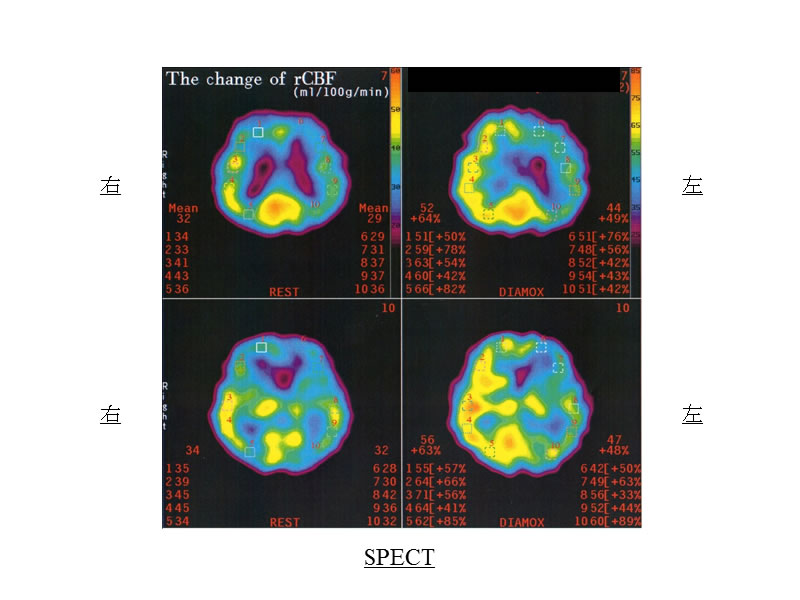
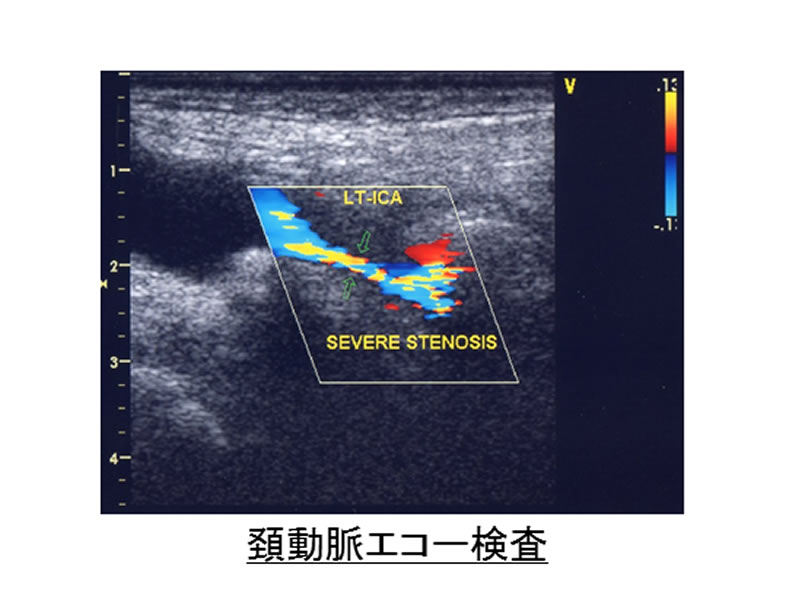
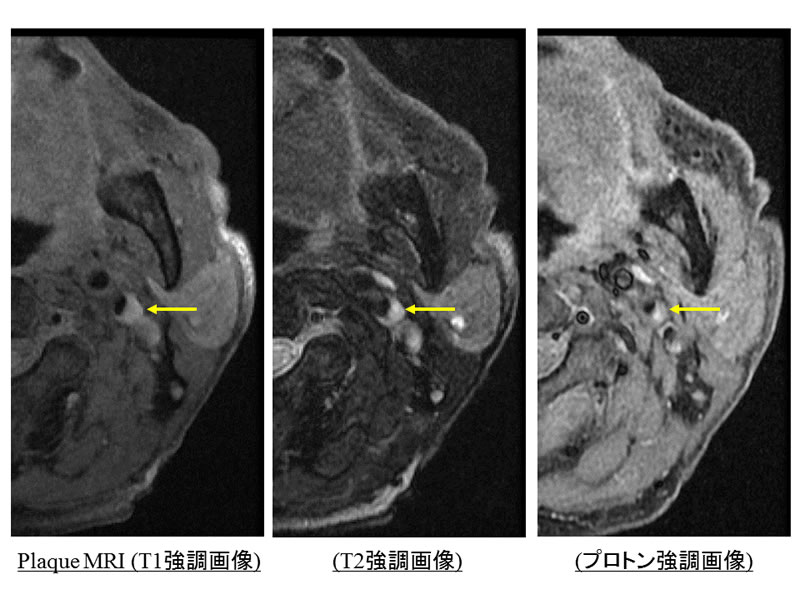
写真1に示すような赤のラインを超えて頭部に近い部位にまでプラーク(ふたつの黄色矢印の間)が及ぶ場合には、手術の難度が高くなります。写真2ではプラークによる高度狭窄のために左大脳半球の血流障害を生じていることがわかりました。写真3の頚動脈エコー検査と写真4のプラークMRIでは、プラークの内容が血腫を伴う脂肪分豊富であることがわかり、我々はこのようなプラークを不安定プラークと呼び、脳梗塞を来すリスクの高い病変と解釈しています。
このような難度の高い頚動脈狭窄症の患者さんに対してCEAを行い、写真5のように狭窄は綺麗に消失(ふたつの黄色矢印の間)し、合併症も認めませんでした。患者さんは経過良好で自宅退院されました。
頭蓋内外バイパス術(浅側頭動脈中大脳動脈吻合術)
この手術は主に内頚動脈や中大脳動脈の高度狭窄もしくは閉塞のために、一過性脳虚血発作や軽症脳梗塞をおこされた患者さんに対して選択される手術です。浅側頭動脈という頭皮に血流を供給する動脈を皮膚から剥離して、脳に血流を供給している中大脳動脈へ吻合(髪の毛よりはるかに細い糸で縫い合わせる処置)し、おおもとは頭皮に流れる血流を脳側へ供給して血流不全を改善させる手術です。
対象となる代表的な病気として“もやもや病”があります。これは原因不明の内頚動脈先端部での高度狭窄もしくは閉塞により、脳血管造影検査でもやもやと写る異常な血管網が形成される疾患です。血流不全をきたして脳梗塞やTIAを生じたり、異常な血管網から脳内出血を発症することがあり、最近の報告ではバイパス手術により成人での脳内出血の発症を抑制することができることがわかりました。
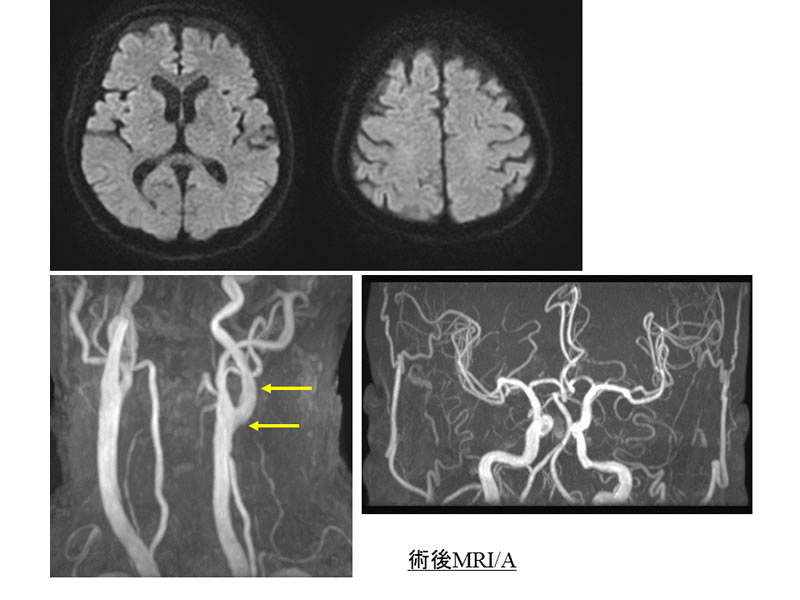
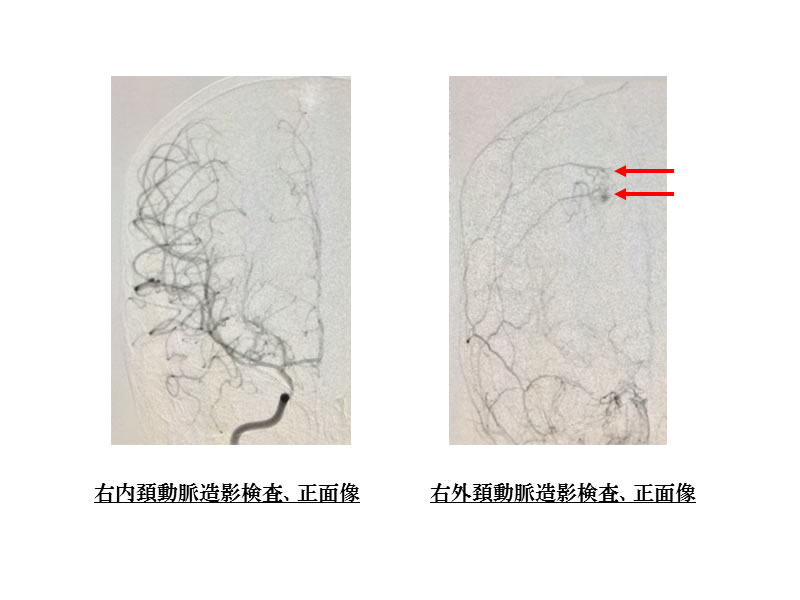
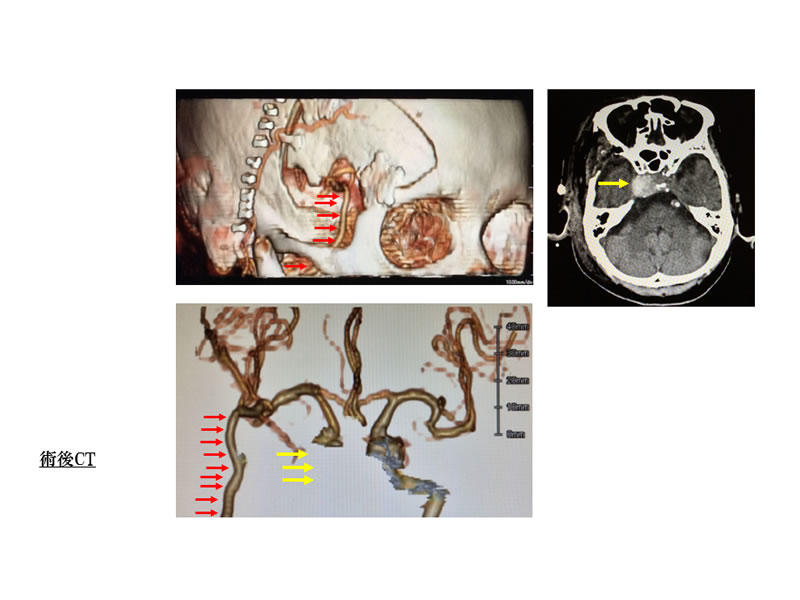
写真6は右内頚動脈の高度狭窄によりTIAを来した方の脳血管造影検査です。通常内頚動脈から大脳への血流が供給されるのですが、高度狭窄による血流不全をおこしているので、外頚動脈からの大脳への血流供給(赤矢印)も認められました。写真7では右大脳同半球での血流不全の所見を示しています。
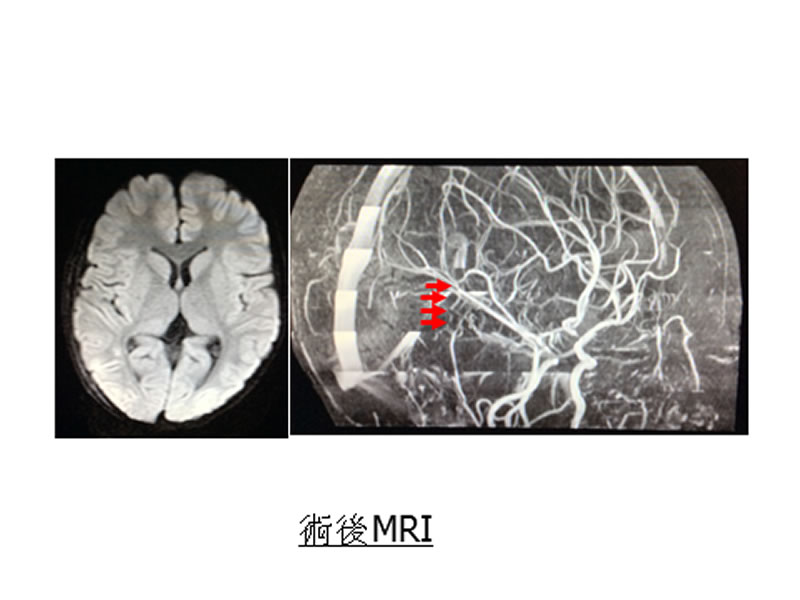
この患者さんは年少の小児の患者さんで、バイパス術ではつなぐ血管が非常に細く、それだけ難度の高い処置となります。浅側頭動脈-中大脳動脈吻合の直接血行再建にくわえて、咬むための筋肉である側頭筋を脳表に貼り付けることで、筋肉からの新生血管による関節血行再建を同時に行いました。写真8の術後MRIでは吻合した浅側頭動脈の血流(赤矢印)を確認でき、合併症も認められません。患者さんは経過良好で自宅退院されました。
この浅側頭動脈―中大脳動脈吻合術は上記のような血管狭窄もしくは閉塞のような疾患だけではなく、脳動脈瘤根治術の補助手段としても用いることがある手技です。
高流量バイパス術
この手術は内頚動脈の巨大動脈瘤や頭蓋底手術の際に用いられる手技です。大きく複雑な動脈瘤に対する処置や脳腫瘍の摘出の為に大きな血管を治療的に閉塞されないといけないような場合に、脳の血流不全を予防するための処置として行われます。上記の浅側頭動脈―中大脳動脈吻合術にくらべて豊富な血流を補うことができるため、特に高血流バイパス術と呼んでいます。バイパスに使用する血管としては下腿の静脈を用いる場合と、前腕の橈骨動脈を用いる場合がありますが、当科では血管壁が丈夫で捻れに強い橈骨動脈を主に選択しています。処置は頭部・頸部・前腕に対する手技が必要で、操作する範囲が広く複雑で難度の高い手術となります。
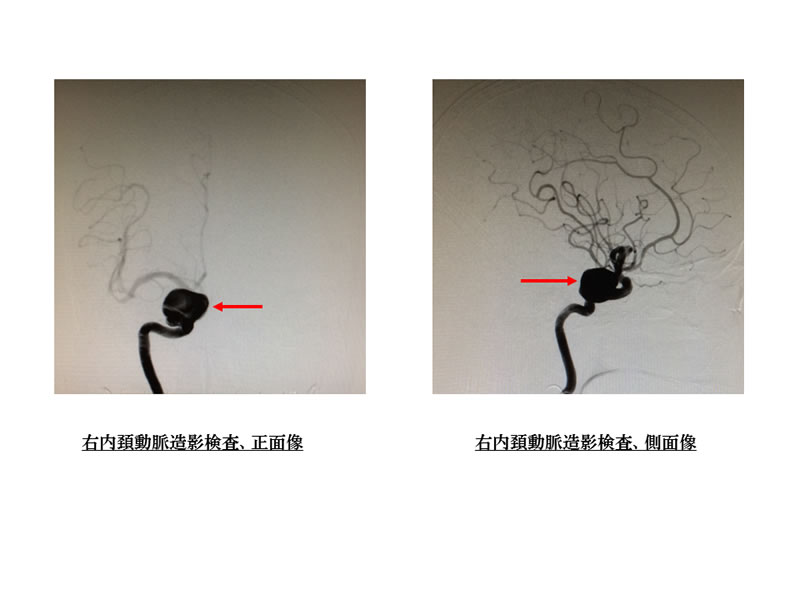
写真9はものが二重に見えるという症状で見つかった右内頚動脈の巨大脳動脈瘤の患者さんの写真です。非常に大きな動脈瘤(赤矢印)でこの動脈瘤が眼球を動かす神経を圧迫して二重に見える症状が生じていることが明らかとなりました。このような場合には直接動脈瘤の処置(動脈瘤クリッピング術)が困難でありますので、バイパスを施行した後におおもとの血管ごと閉塞させる戦略にて手術を行いました。
頸部の動脈から脳表の中大脳動脈(大脳に血流を供給する血管)の間に、前腕から採取した橈骨動脈を持ってきて、血管吻合を行い血流が充分に供給されていることを確認したあとに、動脈瘤を含めて右内頚動脈を閉塞させました。
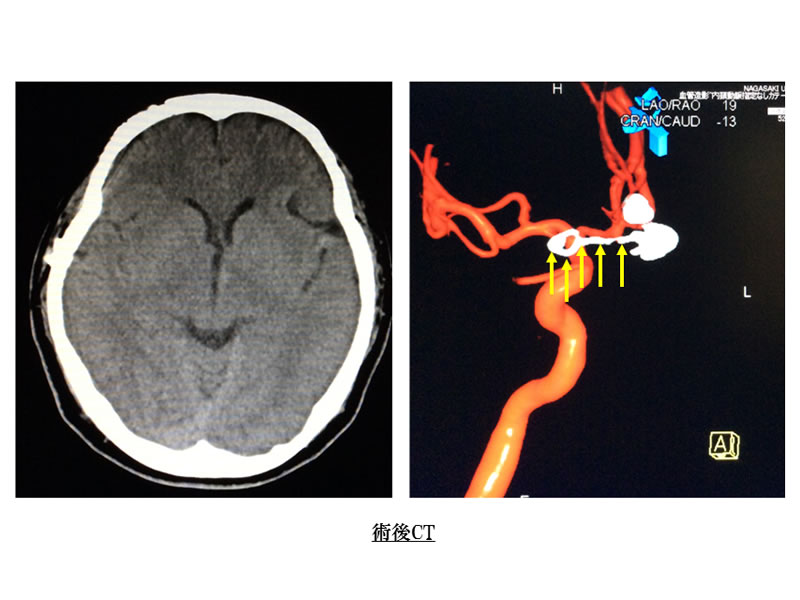
写真10では吻合した橈骨動脈(赤矢印)により頸部動脈から頭蓋内の中大脳動脈に充分な血流が供給されていることと、動脈瘤が閉塞し血栓化(黄色矢印)していることが確認されました。患者さんは術後合併症なく退院されました。
開頭脳動脈瘤クリッピング術
この手術は脳動脈瘤に対して施行される手技です。脳動脈瘤は破裂することでクモ膜下出血を来す病変で、ひとたびクモ膜下出血を来すと1/3の方は死亡し、1/3の患者さんは重度の後遺症を残して日常生活復帰ができないという、脳卒中のなかでも最重症の疾患であります。
脳動脈瘤に対する処置としてクリップによる閉鎖が、はじめて行われたのは1911年と記録されています。以後用いられる機器や手術手技に進歩により極めて洗練された方法となりました。脳動脈瘤クリッピング術は100年以上の歴史の中で安定した治療法として評価されています。
その一方で頭を切らずに動脈瘤を治療する方法が開発され、我々はこの手技を血管内手術と呼んでいます。血管内治療が脳動脈瘤に直接応用された歴史も比較的古く、18世紀終盤から様々な試みがなされてきましたが、対象となる動脈瘤は場所および大きさなどの点で特殊なもので、一般的な処置として評価され始めたのはごく最近のことです。1991年のGDCコイルの登場が脳動脈瘤に対する血管内治療の評価を著しく改善させました。以後、特にクモ膜下出血に対する処置としては血管内治療=コイル塞栓術が第一選択とされ、コイル塞栓術に向かない破裂脳動脈瘤については開頭脳動脈瘤クリッピング術が第2に選択される様になり、当科においてもそのような方針にて治療選択を行っています。
このようにコイル塞栓術は近年数多くのクモ膜下出血の患者さんに応用され、良好な成績を残していますが、問題点として術後の脳動脈瘤再発があげられます。さまざまな臨床研究はわれわれの日常診療においても、コイル塞栓術後に再発を来す患者さんは間々みられます。そのような方々に対しては開頭脳動脈瘤クリッピング術にて根治を目指すことも最近増加しています。
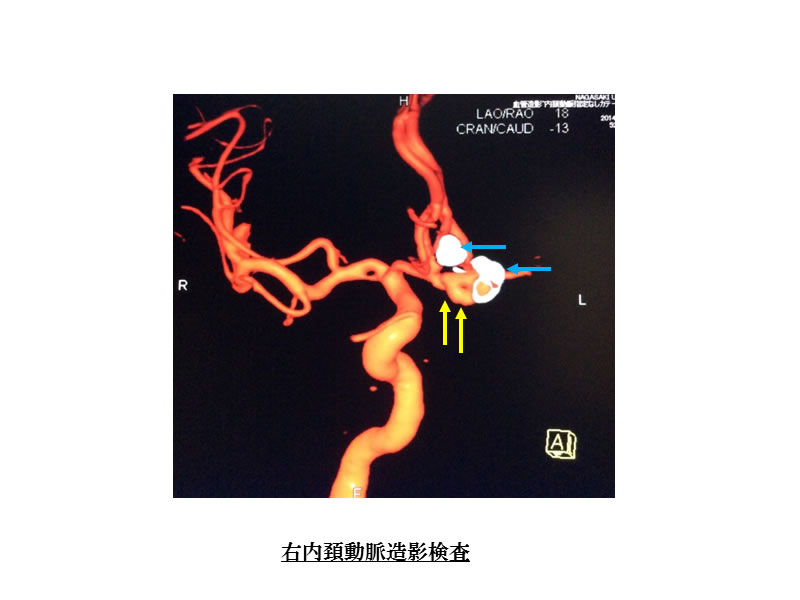
写真11はクモ膜下出血で発症した脳動脈瘤の方です。コイル塞栓術(水色矢印)で急場をしのぎましたが、2カ所ある脳動脈瘤のうちの一個が再発(黄色矢印)しましたので、開頭脳動脈瘤クリッピング術にて処置を行いました。
通常の脳動脈瘤に対する手術とくらべて、動脈瘤内にコイルが存在することで剥離操作などが非常に困難であり、極めて難度の高い手術となります。
写真12のように動脈瘤はクリップにより完全に閉鎖(黄色矢印)され、合併症も認められません。患者さんは経過順調で自宅退院されました。
脳動静脈奇形に対するハイブリッド手術
脳動静脈奇形は動脈と静脈の間に生じた異常な短絡路が存在することで、構造的に弱い異常血管網が発達した病変です。脳内出血やてんかん発作の原因となることがあります。従来から開頭摘出術が行われてきましたが、脆弱な奇形であるために、手術中の剥離操作の際に出血をきたすことが多く、脳神経外科手術のなかでも難度の高い病変であるとされてきました。
そのような背景から、当科では手術前に血管内治療(カテーテル治療)により、奇形に流入する血管を詰める処置=塞栓術を先行させて、その後に開頭摘出術を行う『ハイブリッド手術』を積極的に行ってきました。特に、ごく最近になって国内で使用可能となった塞栓物質である『Onyx』を用いた術前塞栓術をいち早く取り入れ、開頭摘出術における術中出血を少なく抑えることに成功し、良好な手術予後を達成しています。
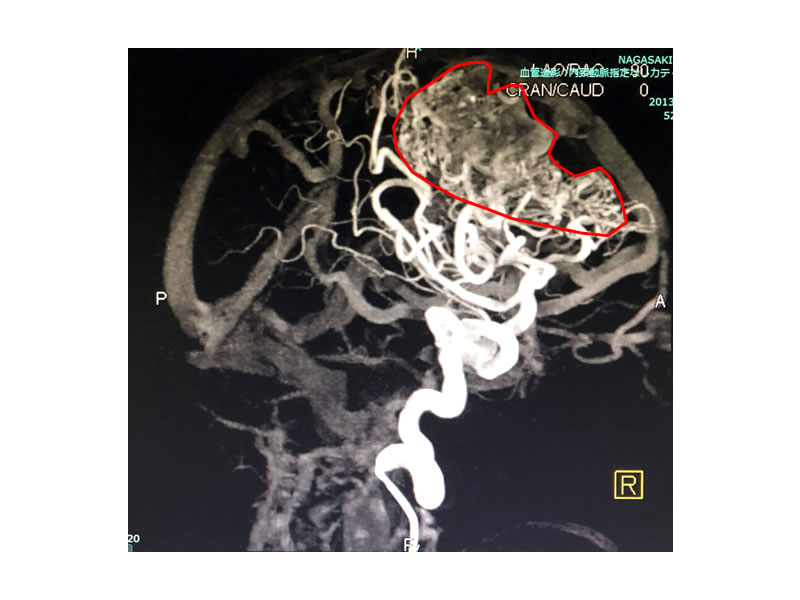
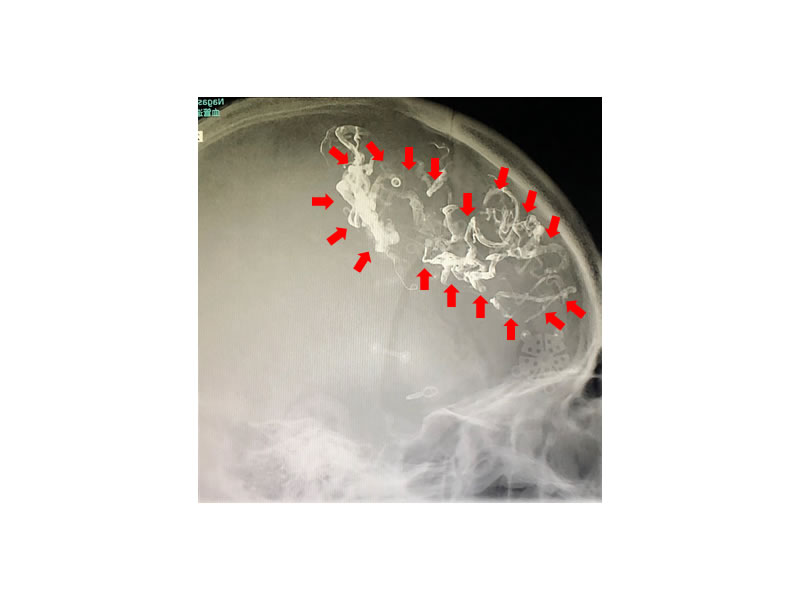
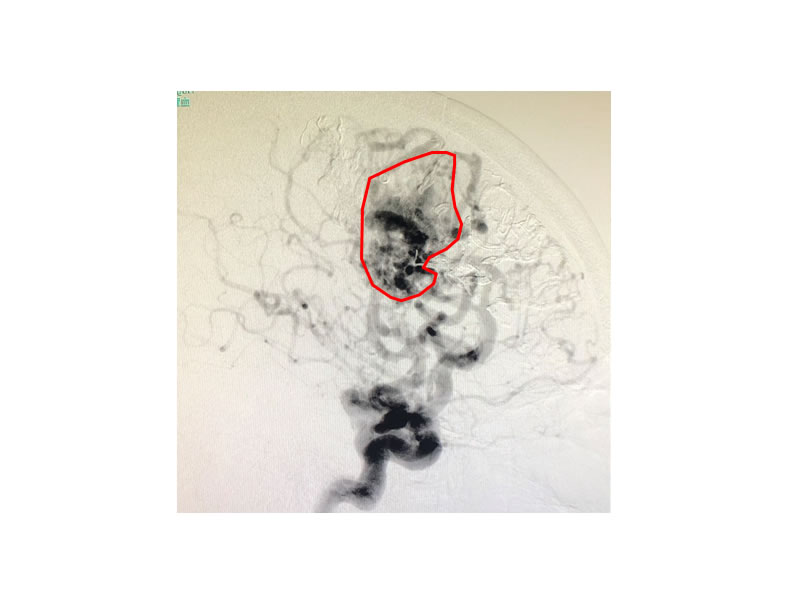
写真13は脳内出血をきたした脳動静脈奇形の患者さんの脳血管造影検査です。赤枠内の全体が脳動静脈奇形の本体ですが、非常に大きな病変で他の施設での手術が困難と診断され、当科に紹介入院となりました。まずはカテーテル治療によってOnyx塞栓術を行いました。写真14はその治療後の頭部レントゲン撮影ですが、赤矢印で示したものがOnyxです。写真15はその治療後の脳血管造影検査ですが、赤枠で示した脳動静脈奇形の本体は、治療前のおよそ3分の1程度に縮小しています。
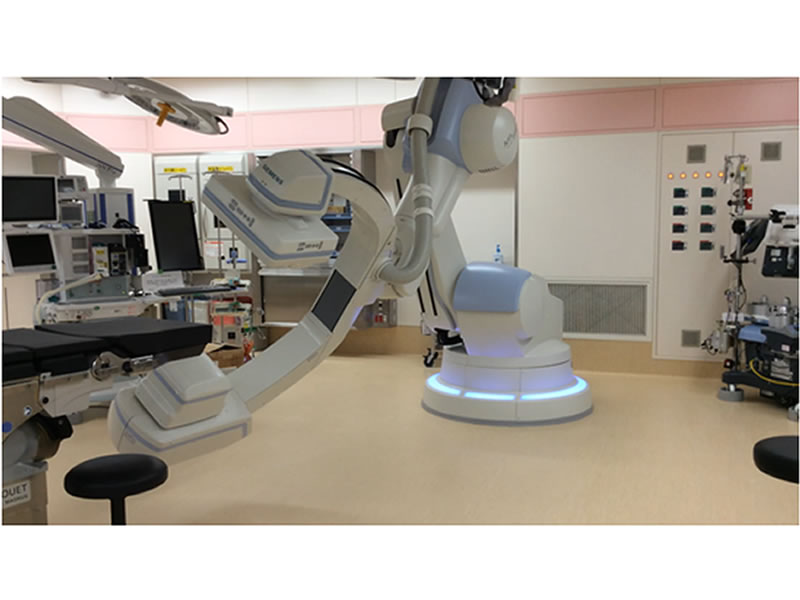
このカテーテル治療の翌日に、開頭脳動静脈奇形摘出術を行いました。写真16に示しているのは、当院の最新のハイブリッド手術室です。従来は開頭手術が終了した後で数日以上空けて脳血管造影検査を行っていました。この場合には、もし病変が残存していることが確認されたら、再治療が必要となり、場合によっては一度閉じた頭を再度開けないといけないということもありえました。ハイブリッド手術室で手術を行うことで、開頭手術中に脳血管造影検査を行いながら、完全に脳動静脈奇形を摘出できているかを確認できるようになり、安全確実な手術が提供できます。
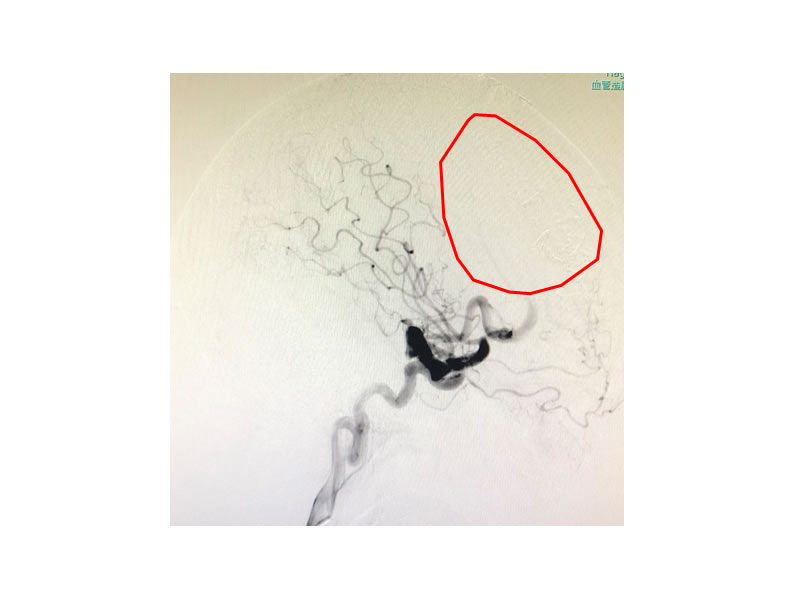
手術は無事に成功して、手術後の脳血管造影検査(写真17)でも脳動静脈奇形の完全摘出が確認できました。治療が大変困難な病変でしたが、患者さんは手術後10日程度で元気に元通りの生活にお戻りになりました。
以上、手術の難度が高い場合を中心に解説しましたが、当科ではもちろん通常難易度の手術も行っております。日常診療では脳神経内科との密接な連携関係にあります。また、当科には、日本脳卒中の外科学会の技術認定医および指導医、そして日本脳血管内治療学会認定の指導医および専門医を擁しております。
日々それぞれの患者さんにとって最適な治療法を検討しており、直達手術にこだわらず内科的治療・血管内治療・直達手術・放射線治療を組み合わせることで、最も安全かつ効果的な治療を行っております。
文責:出雲 剛